Handschmerzen
Tagtäglich geht vieles durch unsere Hände oder wird von unseren Händen „bewegt“. Gerade in Zeiten der zunehmenden privaten und beruflichen Anwendung von Computer und Smartphone unterliegen die Hände einem häufigen Gebrauch und damit auch einer vermehrten Belastung oder auch Überlastung. Auch aufgrund ihres
komplexen Aufbaus aus einem knöchernen Skelett und daneben zahlreichen Sehnen, Bändern und Muskeln, die die komplexen Handbewegungen in allen Ebenen ermöglichen, ist sie damit auch vermehrt verletzungsgefährdet. Nicht zuletzt ist der Tastsinn, aber auch die Feinmechanik von einer regelrechten Funktion der Hände abhängig.
Diagnostik:
- Fachärztliche Untersuchung
- Untersuchung der Beweglichkeit
- Spezifische Tests für verschiedene Erkrankungen
- Ggf. weiterführende Untersuchungen wie Röntgen (knöcherne Veränderungen), hochauflösender Ultraschall (Sehnenentzündungen) und MRT (Knorpelschäden, Bandverletzungen oder ähnliches)
Mögliche Ursachen und Erkrankungen:
- Überlastungsbeschwerden im Bereich der Sehnen von Hand und Unterarm (früher Tennis-, jetzt Mausarm)
- Nervenengpasssyndrome wie Einklemmung der Nerven im Bereich der Hohlhand
- Arthrose der Fingermittel- und Endgelenke, Arthrose des Daumensattelgelenkes (sog. Rhizarthrose)
- Erkrankungen der Sehnen wie z.B. schnellender Finger oder ähnliches

Schulterschmerzen
Die Schulter ist ein Organ, das sich jeweils rechts und links am Schultergürtel am Beginn des Armes befindet. Ausgezeichnet wird sie durch einen besonderen anatomischen Aufbau mit einer nur gering knöchernen Führung und einer sehr großen Führung durch Kapsel, Bänder und Weichteile. Hieraus ergibt sich die sehr große Beweglichkeit und Stabilität des Schultergelenkes in nahezu allen Bewegungsebenen. Grundlage des reibungslosen Funktionierens ist ein abgestimmtes Wechselspiel zwischen Kopf und Pfanne, daneben Bändern, Sehnen, Kapseln, Knorpel und Nerven.
Diagnostik:
- Fachärztliche Untersuchung
- Festlegen der Diagnose
Mögliche Ursachen und Erkrankungen:
- Überlastungsbeschwerden des Schultergelenkes bei Fehlbelastung (z.B. zur intensives Fitnesstraining im Über-Kopf-Bereich)
- Sog. Impingement-Syndrom des Schultergelenkes (Hochstand des Oberarmkopfes mit Einklemmung und Nervenentzündung)
- Bursitis (Schleimbeutelentzündung)
- Verkalkung der Schultermuskulatur (Tendinosis Calcarea)
- Sehnenrisse der Schultermuskulatur (insbesondere Rotatorenmanschette)
- Instabilitäten (Z.n. Luxation, Austreten des Kopfes aus der Pfanne heraus)
- Aufbraucherscheinungen des Schultergelenkes (Arthrose mit schmerzhafter Bewegungseinschränkung)
- Verletzungen beim Sport oder durch Unfall (Auskugeln der Schulter – Luxation, Verletzungen des Schultereckgelenkes –ACG-Sprengung, Sehnenverletzungen)
Symptome:
- Bei Entzündungen und Verschleißerscheinungen insbesondere Schmerzen in Ruhe und bei Nacht
- Schmerzen bei Über-Kopf-Bewegungen
- zunehmende Einschränkung der Beweglichkeit
- Nachlassen der Kraft.
Therapie konservativ:
- Einleitung von Physiotherapie (Verbesserung der Beweglichkeit, Nachlassen der Schmerzen)
- Intraartikuläre Injektionstherapie mit entzündungshemmenden Präparaten
- Hyaluronsäuretherapie zur Verbesserung der Beweglichkeit
- Radiale Stoßwellentherapie (ESWT - zur Verbesserung der Beweglichkeit, Lockerung von Verklebungen und Auflösung von in Weichteilen gelegenen Kalkdepots)
- Pulsierende Magnetfeldtherapie (Nachlassen der Schmerzen, insbesondere bei Arthrosen und Überlastungsbeschwerden)
- TENS-Gerät zum Nachlassen der Schmerzen
- Akupunktur
Therapie operativ:
- Arthroskopische Operation des Schultergelenkes (Erweiterung des Schulterdaches mit Entfernung des Schleimbeutels, Glättung der Oberflächen, Entfernung von Kalkdepots aus den Sehnen)
- Operation von Sehnenrissen (arthroskopisch und mit kleinen Hautschnitten)
- Reparatur bzw. Einsetzen von Sehnenanteilen im Bereich des Oberarmkopfes
- Operative Stabilisierung der Schulter nach z.B. Unfall bzw. Luxation, zunächst arthroskopische Untersuchung und anschließende Refixation oder Wiederherstellung und Straffung der Schulterkapsel.
Die Operation des Schultergelenkes führen wir nicht selber durch, wir arbeiten hier mit verschiedenen, sehr erfahrenen Spezialisten im amb. oder stat. Bereich in Augsburg, Umgebung aber auch bundesweit zusammen, bei denen wir auch die Möglichkeit zur kurzfristigen Terminvereinbarung und Vorstellung sowie eines Op-Termines (falls erforderlich) haben.

Rückenschmerzen
Der aufrechte Gang! Statistisch hat jeder Mensch einmal im Jahr Rückenbeschwerden. Häufig auftretende Schmerzen mit Muskelverspannungen, Bewegungseinschränkung und Ausstrahlung sind dagegen nicht die Regel. Die Wirbelsäule hat eine komplexe knöcherne Struktur mit über 100 Gelenken und ein komplexes Zusammenspiel von Wirbelkörper, Wirbelbogen, Bandscheibe, Bändern sowie zahlreichen Gefäßen und des Hauptnervenstranges. Dadurch kann es immer wieder Probleme hier geben. Gerade die sog. segmentale Versorgung, d.h. das jeder Nerv an seiner zugehörigen Etage in der Wirbelsäule entspringt und von dort in die Versorgungsbereiche zieht, erklärt warum Störungen der Wirbelsäule auch zu Problemen in weiter fort gelegenen Orten des Körpers führen können. Häufig sind aber auch sog. funktionelle Störungen die Ursache. Durch Fehlstellungen und Muskelverspannungen kommt es zu Bewegungseinschränkungen und es kann zu Ausstrahlungen kommen, die in der Regel gut für eine entsprechende konservative Therapie zugänglich sind.
Nicht zuletzt haben die Beschwerden von Seiten des Rückens und der Wirbelsäule einen großen Einfluss auf die Belastungs- und auch Arbeitsfähigkeit der Patient*Innen.
Mögliche Ursachen und Erkrankungen:
- Fehlstellung der Wirbelkörper gegeneinander (sog. Blockierung)
- Aufbrauch der Wirbelgelenke (Facettenarthrose, Bandscheibenvorfall oder Vorstufe)
- Enger Wirbelkanal
- Skoliose
- Muskuläres Ungleichgewicht mit Haltungsschwäche, abgeschwächter Bauchmuskulatur oder ähnliche Symptome
Therapie konservativ:
- Chirotherapie
- Ärztliche Osteopathie
- Kräftigung der wirbelsäulenführenden Muskelgruppen (Core-Stabilisation)
- Minimal-invasive Schmerztherapie (PRT unter Bildwandlerkontrolle in der Schmerztherapiepraxis - Injektionsbehandung im Bereich der Wirbelgelenke, aber auch des Nervenaustrittskanals)
- Pulsierende Magnetfeldtherapie
- Akupunktur
- Längerfristige Trainingstherapie
- FPZ, Rehasport und Muskelaufbautraining in der Physiopraxis und im Fitnessstudio im Hause
Therapie operativ:
Sollte tatsächlich eine operative Behandlung der Beschwerden erforderlich werden, so besteht ein sehr gutes Netzwerk zur Einleitung einer kurzfristigen stationären Aufnahme in Augsburg.

Hüftgelenksschmerzen
Das Hüftgelenk ist ein sog. Nussgelenk, tief im Knochen des Beckens eingelassen und mit einem starken Muskelmantel umgeben. Es ist daher wichtig für die freie Bewegungsfähigkeit. Daneben dient es auch als Verbindung zwischen der Wirbelsäule und dem Becken.
Mögliche Ursachen und Erkrankungen:
- Fehlanlage der Hüfte (ungünstige Winkelverhältnisse, ungünstige Belastung von Knorpel und Knochen)
- Aufbraucherscheinungen des Hüftkopfes
- Entzündungen des Schleimbeutels im Bereich des Oberschenkel
- Muskelungleichgewicht mit Einschränkung der Beweglichkeit
- Wachstumsstörungen bei Kindern und Jugendlichen
Therapie konservativ:
- Beginn mit Krankengymnastik zur Verbesserung der oft langjährigen Muskelverkrampfungen und Fehlbelastungen
- Chirotherapie
- Ärztliche Osteopathie mit Mobilisierung des Beckens, Darstellen und Erlernen von Selbstübungen
- Hyaluronsäureinjektion intraartikulär (unter sterilen Bedingungen, verbessert oft zahlreiche Monate die Beweglichkeit bei Nachlassen der Schmerzen)
- ESWT (extrakorporale Stoßwellentherapie bei Verspannungen, Entzündungen, Verkalkungen,...)
Therapie operativ:
In Deutschland werden jährlich ca. 200.000 künstliche Hüftgelenke implantiert. Damit wird ca. die Hälfte aller Kunstgelenke am Hüftgelenk eingesetzt.
Anatomisch ist das Hüftgelenk das zweitgrößte Gelenk nach dem Kniegelenk des Menschen und bildet die bewegliche Achse zwischen dem Rumpf/Becken und dem Oberschenkel/Bein. Beim Hüftgelenk handelt es sich um ein Kugelgelenk.
Ursache für eine Hüftarthrose sind unterschiedlichste Grunderkrankungen, welche die Implantation eines künstlichen Gelenkes notwendig machen. Hierzu gehören die primäre Arthrose, Fehlanlagen, Dysplasien des Hüftgelenkes, traumatische Verletzungen, entzündliche Verletzungen.
Die am Hüftgelenk am häufigsten verwendeten Endoprothesen sind Hüftschaftprothesen oder Kurzschaft/Femurschaftprothesen.
Des Weiteren gibt es noch Kappenprothesen, welche auf den Hüftkopf aufgestülpt werden. Die verschiedenen Typen werden je nach individueller Gegebenheit und Anatomie ausgewählt.
Künstliche Hüftgelenke bestehen in der Regel aus mehreren Komponenten aus Metall (Titan), Polymeren und Keramik.
Die Verankerung des künstlichen Hüftgelenkes erfolgt in der Regel zementfrei in einer Pressfit-Technik über einen minimal invasiven Operationszugang. Dieser ist deutlich gewebeschonender als herkömmliche Zugänge. Weiter Verankerungsmöglichkeiten sind zementierte oder teilzementierte Endoprothesen, abhängig vom Alter, Gesundheitszustand sowie der Knochenqualität der Patient*In.
Prothesen sollten regelmäßig auf ihre Funktionalität geprüft werden. Sollten nach langjährigen beschwerdefreien Intervallen plötzlich Beschwerden auftreten oder im Rahmen einer Routinekontrolle ein Verdacht auf eine Prothesenlockerung oder eine Abnützung bestehen, sollte ein weiteres Behandlungsregime mit der Patient*In besprochen werden. Ggf. sollte ein Prothesenwechsel geplant werden. Häufig werden/müssen nur Teile von Kunstgelenken und nicht das gesamte Gelenk ausgetauscht werden. Hierzu stehen spezielle Instrumentarien und Prothesen zur Verfügung.

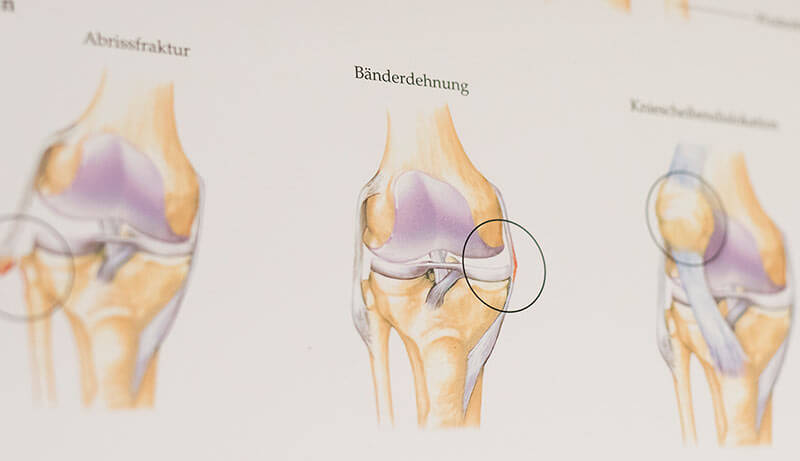
Kniegelenkschmerzen
Das Kniegelenk ist ein wichtiger Bestandteil der Beweglichkeit und der Mobilität. Aufgrund des komplexen Aufbaus bietet es uns Halt und eine gute Beweglichkeit in vielen Stellungen. Bei Störungen kommt es entsprechend zu erheblichen Einschränkungen vor allem der Mobilität. Es hat einen komplexen Aufbau aus knöchernen Anteilen, aber auch Kapsel, Bändern, Knorpel und Menisken.
Mögliche Ursachen und Erkrankungen:
- Unfälle im Alltag, vor allem aber auch beim Sport (Fußball, Handball, Skifahren oder ähnliches)
- Überlastungsbeschwerden bei Fehltraining (z.B. Kniescheibe)
- Angeborene Fehlstellungen (z.B. Achsfehler)
- Abnutzungen mit Knorpelschäden bei Achsfehler oder nach Unfällen (Arthrose)
- Entzündungen
Symptome:
- Schmerzen vor allem bei Belastung, aber auch in Ruhe, können kombiniert mit einer Schwellung einhergehen
- Unsicherheitsgefühl des Kniegelenkes mit Wegsacken
Therapie konservativ:
- Fachärztliche Untersuchung nebst Röntgendiagnostik, hochauflösender Ultraschall, unter Umständen auf Kernspintomographie zur Abklärung nach Verletzungen und Knorpelschäden
- Ruhigstellende Verbände (Zinkleimverband, Kinesiotape oder ähnliches)
- Intraartikuläre Injektion eines entzündungshemmenden Medikamentes oder intraartikuläre Injektion von Hyaluronsäure zur Verbesserung der Beweglichkeit (Arthrose)
- Krankengymnastik zur Verbesserung der Muskelkraft und Ausgleich von Muskelungleichgewicht
- Bandagen oder Orthesen zur Stabilisierung
Therapie operativ:
- Arthroskopische Behandlung von Schäden von Mensikus, Knorpel oder Gelenkanteilen
- Arthroskopische Behandlung von Bandverletzungen (Ersatzplastik des vorderen Kreuzbandes, Ersatzplastik des hinteren Kreuzbandes, Versorgung der Seitenbänder)
- Operation der einseitigen Gelenkarthrose (z.B. Umstellungsosteotomie)
- Operation der kompletten Gelenkarthrose (künstlicher Gelenkersatz)

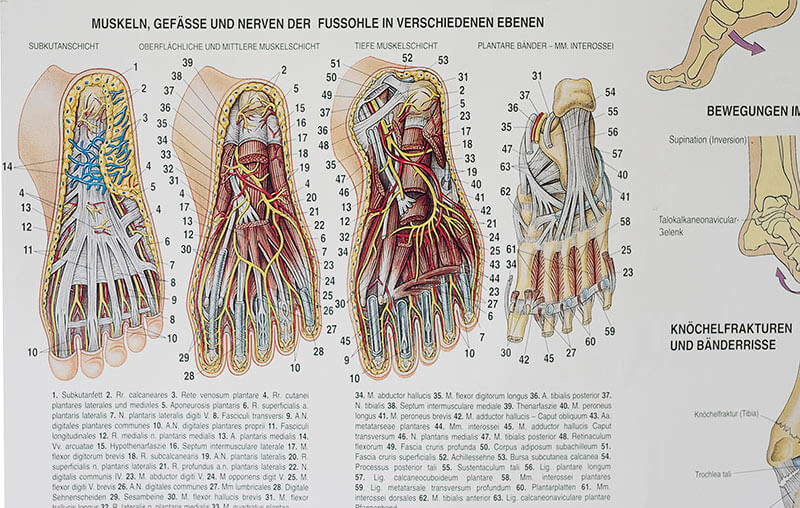
Fußschmerzen
Die Füße übernehmen die Hauptbelastung im Bereich des Gehens und Stehens. Sie sind komplex aufgebaut aus einem knöchernen Grundskelett. Hier sind zahlreiche Muskeln, Bänder und Sehnen angewachsen, um damit eine möglichst beschwerdefreie, langfristige Belastung zu erlauben. Die natürliche Form des Fußes zeigt einen Spannungsbogen in der Längs- und auch in der Querachse des Fußes, sodass er in der Lage ist die Belastung des Alltags auf unterschiedlichen Böden jeweils gut abzufedern. Es gibt angeborene, aber auch erworbene Fehlbildungen durch falsches Schuhwerk oder ähnliches, die dann zu vermehrten Problemen in der Folge führen können.
Diagnostik:
- Fachärztliche Untersuchung
- Allgemeine Fußdruckmessung zur Beurteilung der Statik Mögliche Ursachen und Erkrankungen:
- Probleme des oberen Sprunggelenkes mit Bandlockerung nach häufigen Umknicken oder ähnlichem
- Arthrose des oberen Sprunggelenkes
- Angeborene Fehlform des Rück-, Mittel- oder Vorfußes im Kindesalter
- Fehlform des Vorfußes: Hallux Valgus bei Fehlbelastung
- Veränderungen der Zehen mit Hammerzehe, Krallenzehe
- Beschwerden im Bereich des Rückfußes wie Fersensporn, Plantarfaszienentzündung
- Nervenengpasssyndrome
- Arthrose von Rück-, Mittel- und Vorfuß
Symptome:
- Schmerzen beim Gehen
- Zunehmende Fehlstellung mit Schuhproblemen
- Unsicherheitsgefühl beim Gehen und Laufen
Therapie konservativ:
- Versorgung mit Einlagen bzw. entsprechende Schuhversorgung zur Entlastung des Fußes
- Kinesiotaping
- Krankengymnastik oder Osteopathie zum Freimachen der Fußgelenke
- Trainingstherapie zur Auftrainierung
- Ggf. auch ESWT bei anhaltenden Schmerzen
- unter Umständen auch(!) Kernspintomographie (MRT)
Therapie operativ:
- Arthroskopie des oberen Sprunggelenkes (Versorgung von Knorpelschäden, freien Gelenkkörpern, Bandlockerung)
- Versorgung von Instabilitäten durch Bandoperationen
- Versorgung von Sehnen und Bandrupturen im Bereich des Mittel- und Rückfußes (Tibialis posterior, Peronealsehne)
- Operation der Achillessehne (frischer Riss oder lange Überlastungsbeschwerden)
- Operation von Nervenengpasssyndromen
- Operation von Fehlstellungen im Bereich des Mittel- und Vorfußes (Hallux Valgus, Hallux Rigidus, Krallenzehe)

Muskelschmerzen und Muskelverletzungen
Das Muskelsystem der Skelettmuskeln hat einen großen Anteil am passiven Bewegungsapparat, dieser ist für den größten Anteil der menschlichen Bewegung verantwortlich ist (Muskelmasse ca. 40 % des Gesamtgewichtes). Die Muskulatur hält den Stütz- und Bewegungsapparat in Form. Sie führt im Rahmen ihrer Funktion zur Verbrennung von Fett und hat damit einen Einfluss auf unseren Grundstoffwechsel. Der Körper hat über 600 Skelettmuskeln mit einzelnen Muskeln und auch Muskelgruppen, die für die Beweglichkeit verantwortlich sind. Im Alltag werden unterschiedliche Muskelgruppen je nach Bewegung in der Tätigkeit benutzt. Im breiten, aber auch Leistungssport werden bestimmte Muskelgruppen je nach durchgeführter Sportart unterschiedlich trainiert. Hierdurch verbessert sich die Leistungsfähigkeit, es kann aber auch zu Muskelverkürzungen, Fehlbelastungen und Ungleichgewichten führen, die dann auch wiederum Probleme auslösen können. In der Regel ist der Heilungsverlauf langsam und es muss auch für gewisse Zeit eine Sportpause eingelegt werden. Nach entsprechender Analyse der Ursachen muss eine optimale Therapie unter regelmäßigen Kontrollen durchgeführt werden.
Mögliche Ursachen und Erkrankungen
- Muskelverhärtung
- Muskelzerrung
- Muskelfaserriss
- Muskelbündelriss
Symptome:
- Schmerzen in der Muskulatur bei Belastung oder nach Belastung
- Häufigeres Auftreten von Muskelverletzungen
- Nachlassen der Leistungsfähigkeit bei rascher Ermüdung
Diagnostik:
Der goldene Standard von Muskelverletzungen ist die Ultraschalluntersuchung mit hochauflösenden Ultraschallgeräten (10 MHz), die in unserer Praxis zur Verfügung stehen. Darüber hinaus kann auch eine MR-Tomographie (sog. Kernspintomographie) erforderlich sein, um das genaue Ausmaß und das Alter der Verletzung einschätzen zu können.
Therapie konservativ:
In der Regel sind Muskelverletzungen Domäne der konservativen Therapie.
- Sportmedizinische Untersuchung, Analyse von Fehlbelastung und einseitigen Belastungsmustern, hochauflösende Ultraschalluntersuchung der betroffenen Muskelgruppen
- Physikalische Therapie wie Ultraschall, detonisierende Massagen, Bewegungstherapie zur Verbesserung der Beweglichkeit
- Gezielte Dehnungen
- Sportosteopathie (Fascial Release, Triggerpunktbehandlung)
- Kinesiotaping, elastisches Taping
- Muskelstimulation durch Elektrotherapie (z.B. TENS-Gerät)
- Lymphdrainage
- Nahrungsergänzung

Rheumatische Erkrankungen
Erkrankungen des rheumatischen Formenkreises (es gibt über 300 davon) sind in der Regel immer im gesamten Skelettsystem und zeigen oft an verschiedenen Stellen Probleme. Der Verlauf der Erkrankungen ist oft schwer festzustellen, insbesondere wenn die Beschwerden zunächst nur an einzelnen Gelenken auftreten. Die am häufigsten betroffenen Körperregionen sind die Füße und die Hände. Hier finden sich oft druckschmerzhafte Schwellungen der Gelenke, die dann die Belastung einschränken und zunehmend mit Schmerzen in der Bewegung auftreten. Ursache sind hier in der Regel Entzündungen der Gelenke, die dann zur Lockerung der Kapsel-Band-Apparate der Gelenke und damit zur eingeschränkten Belastungsfähigkeit führen.
Entscheidend bei der Behandlung von Rheumatikern ist sich im Klaren zu werden, dass hier erhebliche Begleiterkrankungenin Herz, Lunge, Niere, Augen und oft der Haut vorliegen. Oft liegt auch eine Osteoporose vor. Auch die zum Einsatz kommenden Medikamente, die so genannten DMARD führen häufig zu einer Osteoporose und zu anderen Problemen.
Eine Diagnose kann nicht in allen Fällen sichergestellt werden, in zahlreichen Fällen müssen erst der Verlauf und die typische Lokalisation der Beschwerden die Diagnose erleichtern. In der Regel ist die Basis aller Behandlungsmaßnahmen die medikamentöse Therapie. Daneben kann es aber auch zu entzündlichen Veränderungen kommen, die dann einer operativen Therapie bedürfen( z.B. Kniegelenk, Ellenbogengelenk, Fingergelenke, Hüfte). Zusätzlich auch Physiotherapie der betroffenen Gelenke, des gesamten Körpers, Ergotherapie und entsprechende Verwendung von Hilfsmitteln.